لیست چکاپ بارداری: مهمترین آزمایش های بارداری چه هستند؟

چقدر در مورد لیست چکاپ بارداری میدانید؟ مهمترین آزمایش های بارداری را میشناسید؟ در این مطلب از مجله مجموعه چکاپ سلامتی تمام آزمایشهای روتین دوران بارداری را معرفی میکنیم.
پزشک ممکن است انواع غربالگریها، آزمایشها و تکنیکهای سونوگرافی را در طول بارداری به شما توصیه کند. لیست چکاپ بارداری برای ارائه اطلاعاتی در مورد سلامت کودک شما طراحی شده و ممکن است به شما در بهینهسازی مراقبتهای دوران بارداری و رشد کودکتان کمک کند. این آزمایشها در دورههای مختلف بارداری انجام میشوند و هر کدام کارایی ویژه خودشان را دارند. اما مهمترین آزمایش های بارداری کدام تستها هستند؟
لیست چکاپ بارداری
در ادامه مهمترین آزمایش های بارداری را معرفی میکنیم.
غربالگری ژنتیکی

بسیاری از ناهنجاریهای ژنتیکی را میتوان قبل از تولد تشخیص داد. اگر شما یا همسرتان سابقه خانوادگی اختلالات ژنتیکی داشته باشید، پزشک یا ماما ممکن است آزمایش ژنتیک را در دوران بارداری توصیه کند. همچنین اگر جنین یا نوزادی با ناهنجاری ژنتیکی داشتهاید، میتوانید غربالگری ژنتیکی را انجام دهید. نمونههایی از اختلالات ژنتیکی که میتوانند قبل از تولد تشخیص داده شوند عبارتند از:
- فیبروز سیستیک (Cystic fibrosis)
- دیستروفی ماهیچهای دوشن (Duchenne muscular dystrophy)
- هموفیلی ای (Hemophilia A)
- بیماری کلیه پلی کیستیک (Polycystic kidney disease)
- کم خونی داسی شکل (Sickle cell disease)
- بیماری تی-سکس (Tay-Sachs disease)
- تالاسمی (Thalassemia)
روشهای غربالگری زیر در دوران بارداری وجود دارند و از آزمایش های بارداری به شمار میروند:
- تست آلفا فتوپروتئین AFP (Alpha-fetoprotein) یا تست نشانگر چندگانه
- آمنیوسنتز (Amniocentesis)
- نمونهگیری از پرزهای جفتی (Chorionic villus sampling)
- آزمایش DNA جنین بدون سلول (Cell-free fetal DNA testing)
- نمونه گیری خون زیرپوستی از ناف (Percutaneous umbilical blood sampling) که برداشتن نمونه کوچکی از خون جنین از بند ناف است
- اسکن سونوگرافی (Ultrasound scan)
سونوگرافی
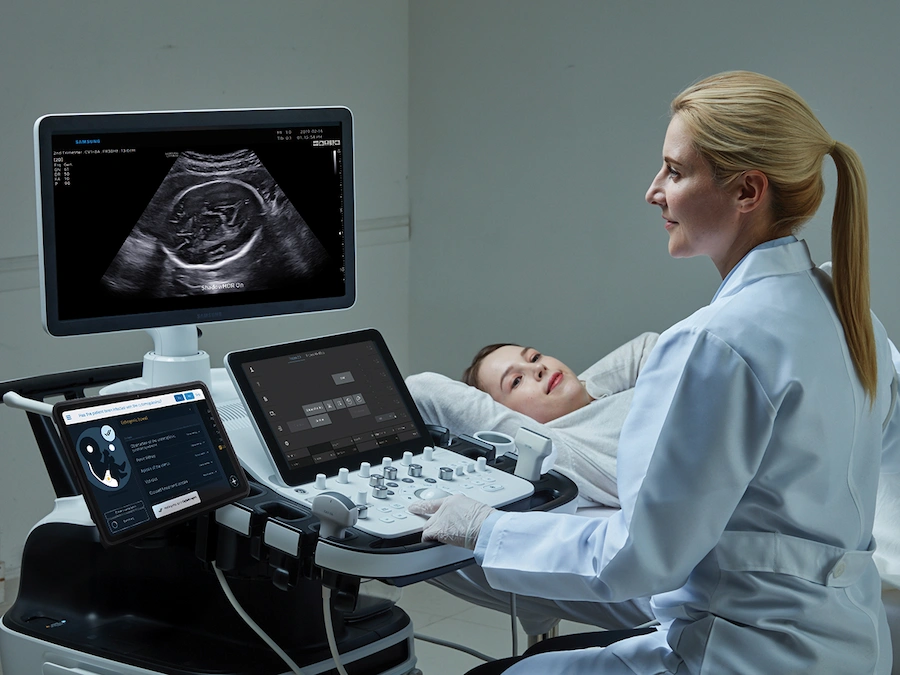
یکی دیگر از آزمایشات روتین بارداری، سونوگرافی به شمار میرود. اسکن سونوگرافی یک تکنیک تشخیصی است که از امواج صوتی با فرکانس بالا برای ایجاد تصویری از اندامهای داخلی استفاده میکند. گاهی اوقات یک سونوگرافی غربالگری در طول دوران بارداری برای بررسی رشد طبیعی جنین و بررسی تاریخ زایمان انجام میشود. سونوگرافی ممکن است در زمانهای مختلف در دوران بارداری به دلایل مختلفی انجام شود. دو نوع سونوگرافی در دوران بارداری انجام میشود:
- سونوگرافی شکم: در سونوگرافی شکم، ژل روی شکم شما اعمال میشود. مبدل اولتراسوند برای ایجاد تصویر روی ژل روی شکم میچرخد.
- سونوگرافی ترانس واژینال: در سونوگرافی ترانس واژینال، یک مبدل اولتراسوند کوچکتر به واژن وارد میشود و در پشت واژن قرار میگیرد تا تصویری ایجاد کند. سونوگرافی ترانس واژینال تصویر واضحتری نسبت به سونوگرافی شکم ایجاد میکند و اغلب در اوایل بارداری استفاده میشود و یک آزمایش روتین اول بارداری است.
خطرات و مزایای سونوگرافی
سونوگرافی جنین هیچ خطر شناختهشده دیگری به جز ناراحتی خفیف به دلیل فشار مبدل بر روی شکم یا واژن شما ندارد. در طول این آزمایش روتین اول بارداری، از اشعه استفاده نمیشود. سونوگرافی ترانس واژینال نیاز به پوشاندن مبدل اولتراسوند در یک غلاف پلاستیکی یا لاتکس دارد که ممکن است باعث واکنش در زنان مبتلا به آلرژی به لاتکس شود.
سونوگرافی به طور مداوم در حال بهبود و اصلاح است. مانند هر آزمایش دیگری، ممکن است نتایج کاملا دقیق نباشند. با این حال، سونوگرافی میتواند اطلاعات ارزشمندی را در اختیار والدین و پزشکان قرار دهد و به آنها در مدیریت و مراقبت از بارداری و نوزاد کمک کند. علاوه بر این، ازمایش و سونوگرافی دوران بارداری به والدین فرصتی منحصربهفرد میدهد تا نوزاد خود را قبل از تولد ببینند و به آنها کمک میکند تا با هم پیوند برقرار کنند.
آمنیوسنتز
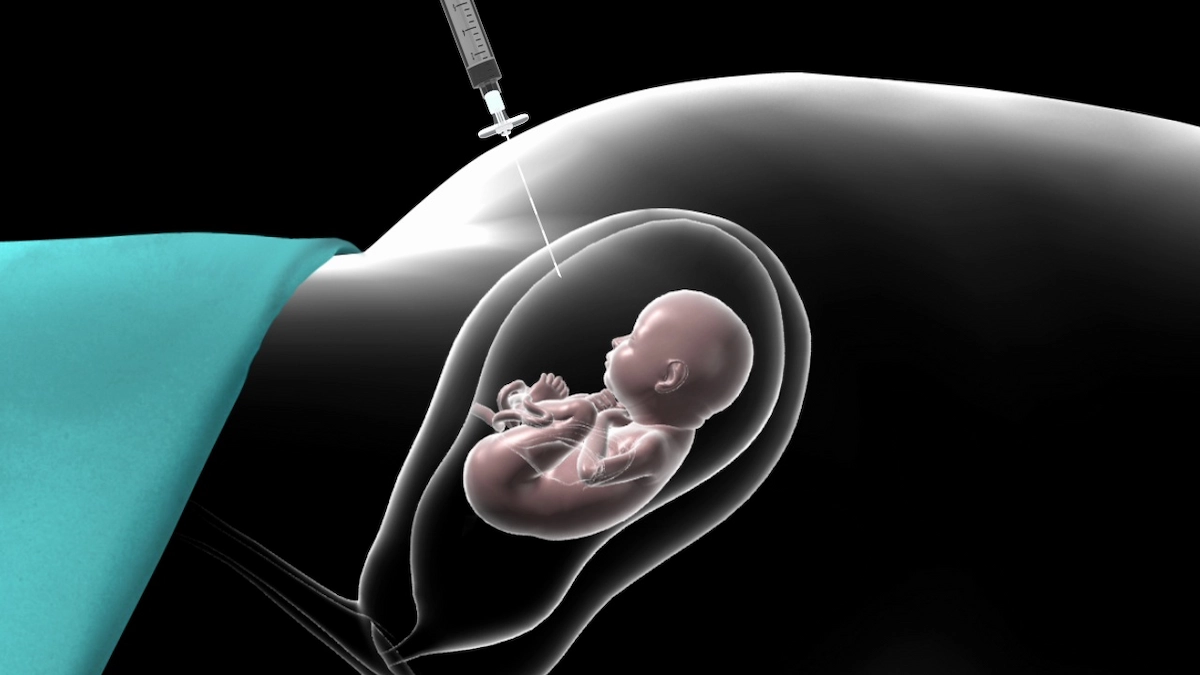
آمنیوسنتز شامل گرفتن نمونه کوچکی از مایع آمنیوتیک است که جنین را احاطه کرده است. برای تشخیص اختلالات کروموزومی و نقایص باز لوله عصبی مانند اسپینا بیفیدا استفاده میشود. این مورد از آزمایشات روتین بارداری برای سایر نقایص و اختلالات ژنتیکی بسته به سابقه خانوادگی شما و در دسترس بودن آزمایش آزمایشگاهی در دسترس است.
آمنیوسنتز معمولا برای زنانی که در هفته پانزدهم تا بیستم بارداری در معرض خطر ناهنجاریهای کروموزومی هستند، پیشنهاد میشود. افرادی که باید این مورد از آزمایشات اجباری دوران بارداری را انجام دهند شامل زنانی میشوند که در زمان زایمان بالای ۳۵ سال سن دارند یا کسانی که آزمایش غربالگری سرم مادری غیرطبیعی داشتهاند.
آمنیوسنتز چطور انجام می شود؟
آمنیوسنتز شامل وارد کردن یک سوزن بلند و نازک از طریق شکم به داخل کیسه آمنیوتیک است تا نمونه کوچکی از مایع آمنیوتیک خارج شود. مایع آمنیوتیک حاوی سلولهای ریخته شده توسط جنین است که حاوی اطلاعات ژنتیکی هستند. اگرچه جزئیات خاص هر روش ممکن است متفاوت باشد، آمنیوسنتز معمولی از فرآیند زیر پیروی میکند:
- شکم با یک ماده ضدعفونیکننده پاک میشود
- پزشک ممکن است برای بیحس کردن پوست یک بیحسکننده موضعی تجویز کند
- پزشک از فناوری اولتراسوند برای کمک به هدایت یک سوزن توخالی به داخل کیسه آمنیوتیک استفاده میکند. او نمونه کوچکی از مایع را برای تجزیه و تحلیل آزمایشگاهی برداشت میکند
ممکن است در طول یا بعد از آمنیوسنتز کمی احساس گرفتگی یا پیچش در شکم داشته باشید. تا ۲۴ ساعت پس از این آزمایش از لیست چکاپ بارداری باید از انجام فعالیتهای شدید اجتناب شود.
نمونه گیری از پرزهای جفتی

نمونهگیری از پرزهای جفتی (Chorionic villus sampling) یا CVS یک آزمایش قبل از تولد است که شامل نمونهبرداری از برخی از بافت جفت میشود. این بافت حاوی مواد ژنتیکی مشابه جنین است و میتوان آن را از نظر ناهنجاریهای کروموزومی و برخی مشکلات ژنتیکی دیگر آزمایش کرد.
این تست از مهمترین آزمایش های بارداری برای سایر نقایص و اختلالات ژنتیکی، بسته به سابقه خانوادگی و در دسترس بودن آزمایش آزمایشگاهی در زمان انجام، در دسترس است. برخلاف آمنیوسنتز، CVS اطلاعاتی در مورد نقص لوله عصبی باز ارائه نمیدهد. بنابراین، زنانی که تحت CVS قرار میگیرند، برای غربالگری این نقایص نیاز به آزمایش خون بعدی بین هفتههای ۱۶ تا ۱۸ بارداری دارند.
نمونه گیری از پرزهای جفتی چطور انجام می شود؟
CVS ممکن است برای زنان با خطر افزایش ناهنجاریهای کروموزومی یا کسانی که سابقه خانوادگی نقص ژنتیکی قابل آزمایش از بافت جفت دارند، ارائه شود. CVS معمولا بین هفته ۱۰ و ۱۳ بارداری انجام میشود. اگرچه روشهای دقیق ممکن است متفاوت باشد، این آزمایش روتین اول بارداری شامل مراحل زیر است:
- پزشک یک لوله کوچک (کاتتر) را از طریق واژن وارد دهانه رحم میکند
- با استفاده از فناوری اولتراسوند، پزشک کاتتر را در نزدیکی جفت هدایت میکند
- پزشک مقداری از بافت را با استفاده از سرنگ در انتهای دیگر کاتتر برمیدارد
اگر CVS امکان پذیر نباشد چه می شود؟
زنان دارای دوقلو یا دیگر چند قلوهای مرتبه بالاتر معمولا نیاز به نمونهبرداری از هر جفت دارند. با این حال، به دلیل پیچیدگی روش و موقعیت جفت، CVS همیشه با چندقلوها امکانپذیر یا موفقیتآمیز نیست. زنانی که کاندیدای CVS نیستند یا نتایج دقیقی از این روش به دست نیاوردند، ممکن است نیاز به آمنیوسنتز بعدی داشته باشند. عفونت فعال واژن، مانند تبخال یا سوزاک، این تست از لیست چکاپ بارداری را ممنوع میکند. در موارد دیگر، پزشک ممکن است نمونهای بگیرد که بافت کافی برای رشد در آزمایشگاه ندارد که منجر به نتایج ناقص یا غیرقطعی میشود.
پایش جنینی (Fetal Monitoring)
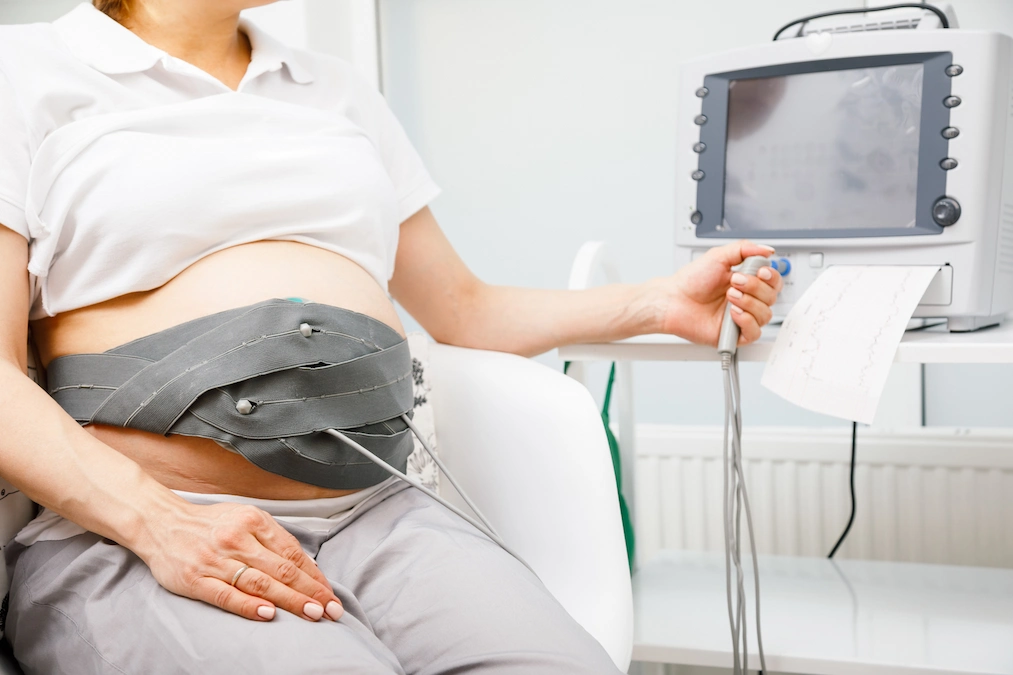
در اواخر بارداری، پزشک ممکن است بخواهد ضربان قلب جنین و سایر عملکردها را کنترل کند. پایش ضربان قلب جنین روشی برای بررسی میزان و ریتم ضربان قلب جنین است. میانگین ضربان قلب جنین بین ۱۲۰ تا ۱۶۰ ضربه در دقیقه است. این میزان ممکن است با واکنش جنین به شرایط داخل رحم تغییر کند. ضربان قلب یا الگوی غیر طبیعی جنین ممکن است به این معنی باشد که جنین اکسیژن کافی دریافت نمیکند یا نشاندهنده مشکلات دیگری باشد. یک الگوی غیرطبیعی همچنین ممکن است به این معنی باشد که به زایمان سزارین اورژانسی نیاز است.
پایش جنینی چطور انجام می شود؟
استفاده از فتوسکوپ (نوعی گوشی پزشکی) برای گوش دادن به ضربان قلب جنین، اساسیترین نوع پایش ضربان قلب جنین است. نوع دیگری از مانیتورینگ با دستگاه داپلر دستی انجام میشود. این مورد از مهمترین آزمایش های بارداری در طول ویزیتهای قبل از تولد برای شمارش ضربان قلب جنین استفاده میشود. در طول زایمان، نظارت الکترونیکی مداوم جنین اغلب استفاده میشود. اگرچه جزئیات خاص هر روش ممکن است متفاوت باشد، نظارت الکترونیکی استاندارد جنین از فرآیند زیر پیروی میکند:
- ژل روی شکم اعمال میشود تا به عنوان وسیلهای برای مبدل اولتراسوند عمل کند
- مبدل اولتراسوند با تسمههایی به شکم متصل میشود تا بتواند ضربان قلب جنین را به یک ضبطکننده منتقل کند. ضربان قلب جنین روی صفحه نمایش داده میشود و روی کاغذ مخصوص چاپ میشود
- در طول انقباضات، یک توکودینامومتر خارجی (دستگاه نظارتی که با کمربند بالای رحم قرار میگیرد) میتواند الگوی انقباضات را ثبت کند
چه زمانی پایش داخلی جنین نیاز است؟
گاهی اوقات، پایش داخلی جنین برای ارائه خواندن دقیقتر ضربان قلب جنین مورد نیاز است. کیسه آب (مایع آمنیوتیک) باید شکسته شود و دهانه رحم باید تا حدی گشاد شود تا از مانیتورینگ داخلی استفاده کنید. پایش داخلی جنین شامل وارد کردن الکترود از طریق دهانه رحم متسع و اتصال الکترود به پوست سر جنین است.
تست گلوکز

آزمایش گلوکز برای اندازهگیری سطح قند خون استفاده میشود. این تست از لیست چکاپ بارداری معمولا بین هفتههای ۲۴ تا ۲۸ بارداری انجام میشود. سطوح غیر طبیعی گلوکز ممکن است نشاندهنده دیابت بارداری باشد. آزمایش چالشی گلوکز، یک آزمایش یک ساعته است. اگر نتایج غیرطبیعی باشد، تست تحمل گلوکز مورد نیاز است.
تست تحمل گلوکز چطور انجام می شود؟
ممکن است از شما خواسته شود که در روزی که آزمایش تحمل گلوکز دارید، فقط آب بنوشید. اگرچه جزئیات خاص هر روش ممکن است متفاوت باشد، یک آزمایش معمولی تحمل گلوکز شامل مراحل زیر است:
- نمونه اولیه خون ناشتا از رگ گرفته میشود
- به شما محلول گلوکز مخصوصی برای نوشیدن داده میشود
- برای اندازهگیری سطح گلوکز در بدن در زمانهای مختلف در طول چند ساعت، از شما خون گرفته میشود
غربالگری استرپتوکوک های گروه ب: از مهمترین آزمایش های بارداری
استرپتوکوک گروه ب (Group B streptococcus) یا GBS نوعی باکتری است که در دستگاه تناسلی تحتانی حدود ۲۰ درصد از زنان یافت میشود. در حالی که عفونت GBS معمولا در زنان قبل از بارداری مشکلی ایجاد نمیکند، میتواند باعث بیماری جدی در مادران در دوران بارداری شود.
استرپتوکوک گروه ب ممکن است باعث کوریوآمنیونیت (Chorioamnionitis) یا عفونت شدید بافت جفت و تب پس از زایمان (Postpartum infection) شود. عفونتهای دستگاه ادراری ناشی از GBS میتوانند منجر به زایمان زودرس و زایمان یا پیلونفریت (Pyelonephritis) و سپتیسمی (Sepsis) شوند. GBS شایعترین علت عفونتهای تهدیدکننده در نوزادان از جمله نیومانیا (Pneumonia) و مننژیت (Meningitis) است. نوزادان تازه متولد شده در دوران بارداری یا از دستگاه تناسلی مادر در حین زایمان به این عفونت مبتلا میشوند.
مرکز کنترل و پیشگیری از بیماریها توصیه میکند همه زنان باردار از نظر کلونیزاسیون GBS واژن و رکتوم بین هفتههای ۳۵ و ۳۷ بارداری غربالگری شوند. درمان مادران با عوامل خطر خاص یا کشتهای مثبت برای کاهش خطر انتقال GBS به نوزاد مهم است. احتمال ابتلا به این بیماری در نوزادانی که مادران آنها برای آزمایش GBS مثبت تحت درمان آنتی بیوتیکی قرار میگیرند، نسبت به نوزادانی که درمان ندارند، ۲۰ برابر کمتر است. به همین دلیل هم غربالگری استرپتوکوک های گروه ب از مهمترین آزمایش های بارداری به شمار میرود.
آزمایشهای سه ماه اول بارداری: هفته اول تا دوازدهم
در ادامه به مهمترین آزمایش روتین اول بارداری در سه ماهه اول اشاره میکنیم.
تست های غربالگری سه ماهه اول بارداری
غربالگری سه ماهه اول ترکیبی از سونوگرافی جنین و آزمایش خون مادر است. این فرآیند غربالگری میتواند به تعیین خطر ابتلای جنین به نقایص مادرزادی خاص کمک کند. تستهای غربالگری ممکن است به تنهایی یا همراه با سایر تستها مورد استفاده قرار گیرند و از مهمترین آزمایش های بارداری هستند. آزمایشها و سونوگرافی های دوران بارداری مربوط به غربالگری سه ماهه اول عبارتند از:
- سونوگرافی برای شفافیت نوکال جنین: غربالگری شفافیت نوکال از سونوگرافی برای بررسی ناحیه پشت گردن جنین از نظر افزایش مایع یا ضخیم شدن آن استفاده میکند.
- سونوگرافی برای تعیین استخوان بینی جنین: استخوان بینی ممکن است در برخی از نوزادان با ناهنجاریهای کروموزومی خاص مانند سندرم داون دیده نشود. این غربالگری با استفاده از سونوگرافی بین هفتههای ۱۱ تا ۱۳ بارداری انجام میشود.
- آزمایشات سرم (خون) مادر: این آزمایش روتین اول بارداری دو ماده موجود در خون همه زنان باردار را اندازهگیری میکند:
-
- پروتئین پلاسما A مرتبط با بارداری: پروتئینی که در اوایل بارداری توسط جفت تولید میشود. سطوح غیر طبیعی با افزایش خطر ناهنجاری کروموزومی مرتبط است.
- گنادوتروپین جفتی انسان یا اچ سی جی: هورمونی که در اوایل بارداری توسط جفت تولید میشود. سطوح غیر طبیعی با افزایش خطر ناهنجاری کروموزومی مرتبط است.
هنگامی که این لیست چکاپ بارداری با هم به عنوان آزمایش غربالگری سه ماهه اول استفاده میشود، غربالگری شفافیت گردن و آزمایش خون مادر توانایی بیشتری برای تعیین اینکه آیا جنین ممکن است نقص مادرزادی داشته باشد، مانند سندرم داون (تریزومی ۲۱) و تریزومی ۱۸ را دارد. اگر نتایج این تستهای غربالگری سه ماهه اول غیر طبیعی باشند، مشاوره ژنتیک توصیه میشود. برای تشخیص دقیق ممکن است آزمایشهای اضافی مانند نمونهبرداری از پرزهای کوریونی، آمنیوسنتز، DNA جنین بدون سلول یا سایر سونوگرافیها مورد نیاز باشند.
سونوگرافی سه ماهه اول: از سونوگرافیهای مهم دوران بارداری
این ازمایش و سونوگرافی دوران بارداری در سه ماهه اول معمولا به دلایل زیر انجام میشود:
- تعیین تاریخ زایمان (این دقیقترین راه برای تعیین تاریخ زایمان است)
- تعیین تعداد جنین و شناسایی ساختار جفت
- تشخیص حاملگی خارج رحمی یا سقط جنین
- بررسی رحم و سایر آناتومی لگن
- تشخیص ناهنجاریهای جنینی (در برخی موارد)
آزمایشهای سه ماه دوم بارداری: هفته سیزدهم تا بیست و هفتم

پیشتر به آزمایشهایی چون آمنیوسنتز (معمولا بین هفتههای پانزدهم تا بیستم باردارd)، نمونه گیری از پرزهای جفتی (معمولا بین هفتههای شانزدهم تا هجدهم باردارd) و تست گلوکز (معمولا بین هفتههای بیستوچهارم تا بیستوهشتم بارداری) اشاره کردیم که همه آنها معمولا در سه ماهه دوم بارداری انجام میشوند. در ادامه مروری بر دیگر مهمترین آزمایش های بارداری در سه ماهه دوم خواهیم داشت.
تست های غربالگری سه ماهه دوم بارداری
غربالگری سه ماهه دوم بارداری ممکن است شامل چندین آزمایش خون به نام نشانگرهای متعدد باشد. این نشانگرها اطلاعاتی در مورد خطر بالقوه شما برای داشتن نوزادی با شرایط ژنتیکی خاص یا نقایص مادرزادی ارائه میدهند. این غربالگری معمولا با نمونهبرداری از خون شما بین هفتههای ۱۵ تا ۲۰ بارداری انجام میشود (هفته ۱۶ تا ۱۸ ایدهآل است). نشانگرهای متعدد عبارتند از:
- غربالگری AFP: این آزمایش خون که AFP سرم مادر نیز نامیده میشود، سطح AFP را در خون شما در دوران بارداری اندازهگیری میکند. AFP پروتئینی است که معمولا توسط کبد جنین تولید میشود و در مایع اطراف جنین (مایع آمنیوتیک) وجود دارد، از جفت عبور کرده و وارد خون شما میشود. سطوح غیر طبیعی AFP ممکن است نشاندهنده موارد زیر باشد:
- تاریخ زایمان اشتباه محاسبه شده است، زیرا سطوح در طول بارداری متفاوت است
- نقص در دیواره شکم جنین
- سندرم داون یا سایر ناهنجاریهای کروموزومی
- نقص لوله عصبی باز، مانند اسپینا بیفیدا (Spina bifida)
- دوقلوها (بیش از یک جنین در حال تولید پروتئین هستند)
- استریول: این هورمونی است که توسط جفت تولید میشود. میتوان آن را در خون یا ادرار مادر اندازهگیری کرد تا برای تعیین سلامت جنین استفاده شود.
- اینهیبین: این هورمونی است که توسط جفت تولید میشود.
- گنادوتروپین جفتی انسان: این نیز هورمونی است که توسط جفت تولید میشود.
نتایج آزمایش غیرطبیعی AFP و سایر نشانگرها ممکن است به این معنی باشد که آزمایشات اضافی مورد نیاز است. از سونوگرافی برای تایید نقاط عطف بارداری و بررسی ستون فقرات جنین و سایر اعضای بدن از نظر نقص استفاده میشود. برای تشخیص دقیق ممکن است نیاز به آمنیوسنتز باشد.
از آنجایی که غربالگری چند مارکر تشخیصی نیست، ۱۰۰ درصد دقیق نیست. این آزمایش روتین اول بارداری کمک میکند تا مشخص شود که چه کسی باید آزمایشهای اضافی در طول بارداری انجام دهد. نتایج مثبت کاذب ممکن است نشاندهنده مشکلی باشد، در حالی که جنین سالم است. از سوی دیگر، نتایج منفی کاذب نشاندهنده یک نتیجه طبیعی هستند، در حالی که جنین مشکل سلامتی دارد.
هنگامی که هر دو تست غربالگری سه ماهه اول و دوم را انجام دهید، توانایی این تستها برای تشخیص یک ناهنجاری بیشتر از استفاده از یک غربالگری مستقل است. اکثر موارد سندرم داون را میتوان با استفاده از غربالگری سه ماهه اول و دوم تشخیص داد.
سونوگرافی سه ماهه دوم
سونوگرافی سه ماهه دوم که اسکن ۱۸ تا ۲۰ هفتهای نیز نامیده میشود، معمولا به دلایل زیر انجام میشود:
- تایید تاریخ زایمان (تاریخ تعیین شده در سه ماهه اول به ندرت تغییر میکند)
- تعیین تعداد جنین و بررسی ساختار جفت
- کمک به آزمایشات قبل از تولد، مانند آمنیوسنتز
- بررسی آناتومی جنین از نظر ناهنجاری
- بررسی میزان مایع آمنیوتیک
- بررسی الگوهای جریان خون
- مشاهده رفتار و فعالیت جنین
- اندازهگیری طول دهانه رحم
- نظارت بر رشد جنین
آزمایشهای سه ماه سوم بارداری: هفته بیست و هشتم تا چهلم

پیشتر به تست گلوکز (معمولا بین هفتههای بیستوچهارم تا بیستوهشتم بارداری)، غربالگری استرپتوکوکهای گروه ب (معمولا بین هفتههای سیوپنجم تا سیوهفتم بارداری) و پایش جنینی (اواخر بارداری) اشاره کردیم که همه آنها اغلب در سه ماهه سوم بارداری انجام میشوند. در این قسمت میتوانید با مواردی دیگر از لیست چکاپ بارداری در سه ماهه سوم آشنا شوید.
سونوگرافی سه ماهه سوم
سونوگرافی سه ماهه سوم معمولا به دلایل زیر انجام میشود:
- نظارت بر رشد جنین
- بررسی میزان مایع آمنیوتیک
- انجام آزمایش پروفایل بیوفیزیکی
- تعیین موقعیت جنین
- ارزیابی جفت
کلام آخر
در این مطلب با لیست چکاپ بارداری در سه ماهههای مختلف بارداری همراه شما بودیم و مهمترین آزمایش های بارداری را معرفی کردیم. اگر باردار هستید، حتما با یک پزشک متخصص مشورت کنید تا آزمایشهای لازم را برای شما تجویز کند و تحت نظر باشید. مشاوران ما در مجموعه چکاپ سلامتی نیز میتوانند در این زمینه به صورت تخصصی به شما مشاوره بدهند.